Ⅱ-2 乳癌領域
BRCA病的バリアントを有する乳癌患者に対し,新規乳癌発症予防のためにTAMを内服することを条件付きで推奨する。
エビデンスの確実性「弱」/推奨のタイプ「当該介入の条件付きの推奨」/合意率「100%(10/10)」
推奨文:最新のメタアナリシスの結果より,BRCA病的バリアントを有する乳癌患者はTAM内服により新規乳癌の発症が抑制されることが報告されている。しかしながら,至適投与量や至適投与期間に関しては研究間に非一貫性があること,OSの延長効果やBRCA1とBRCA2での効果の違いに関しては不確実性が存在する。また,HBOCの乳癌患者における予防目的での使用,保険適用外となっていることに留意が必要である。TAM内服による乳癌発症予防効果は,RRMによる乳癌発症予防の代替ではないこと,TAM内服後でも造影MRI等による乳房サーベイランスが必要であることに注意が必要である。
BRCA病的バリアントを有する乳癌患者において,新規乳癌(対側乳癌)の発症が,BRCA病的バリアントを有さない場合と比較して多いことが示されている。TAMはホルモン受容体陽性乳癌では術後内分泌療法として確立した治療薬ではあるが,新規乳癌発症予防に特化した効果やホルモン受容体陰性乳癌での治療効果は明らかとなっておらず,対象患者において新規乳癌発症予防を目的として内服することの意義については検討の余地がある。このCQが明らかとなることにより,特にホルモン受容体陰性乳癌で新規乳癌発症予防を目的としてTAMを内服すべきかどうかについての治療選択に有用である。
本CQではTAM内服群者と非内服実施の2群間で,「新規乳癌発症リスク(対側乳癌)」「全生存率」「副作用」「費用対効果」「患者の満足度」を評価した。
1編のコホート研究と4編の症例対照研究,これらのうち4編を用いたメタアナリシスを選択した。またBRCA病的バリアント保持者に限定せずに未発症者を対象として実施されたランダム化比較試験2編を「副作用」の評価として採用した。システマティックレビューは,正しい検索ストラテジーで論文が選定されており,SRチームが二次スクリーニングで抽出した論文が4編含まれていた。また,この論文以降に新しい報告がなく,このメタアナリシスの結果を採用することとした。
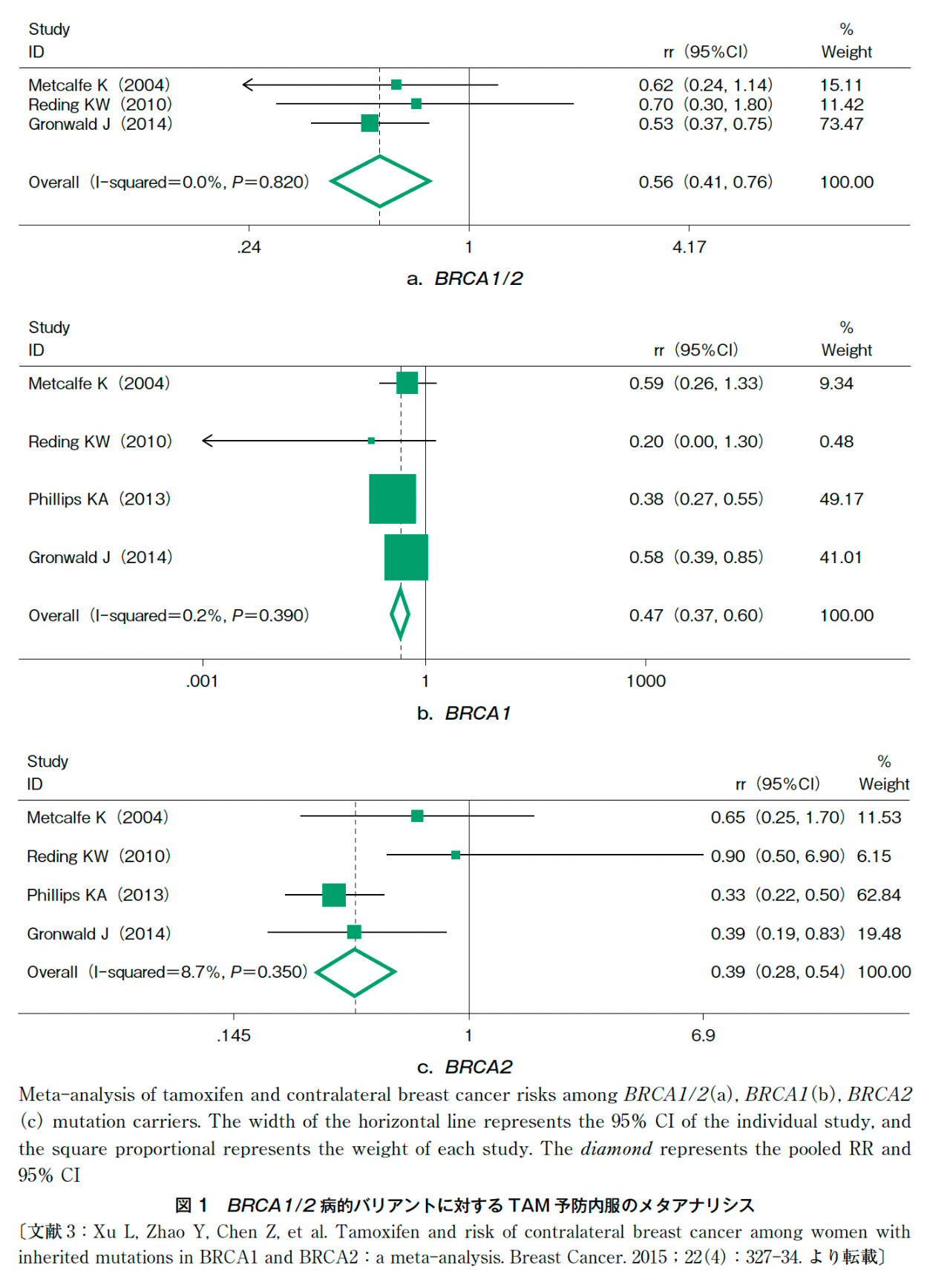
新規乳癌発症リスク(対側乳癌)について,4編の後ろ向き観察研究と,これらをメタアナリシスした1編が採用された1)~5)。BRCA1/2病的バリアントを有する患者群においてもTAMによる予防効果は認められた(図1)。MetcalfeらによるとBRCA1よりもBRCA2でHR:0.73(95%CI:0.4—1.15)で予防効果が高い傾向があるという報告もあり,その生物学的特徴からもBRCA1とBRCA2は個別に検討される必要性も示唆されたため分離したものも記載した2)。
さらにGronwaldらの報告では,従来のピボタル臨床試験(pivotal clinical trial)の報告とは異なり短期間のTAM投与のほうが予防効果が高いとの結論になっており,その内容の解釈や臨床への適応は十分な検討が必要と考える6)。
研究の異質性,研究数が少ないこと,すべてが観察研究であることからエビデンスの確実性は弱とした。
全生存率について検討した研究は存在しなかった。
副作用について,2報の論文が参照された。いずれもBRCA病的バリアントを有する患者のみを対象とした試験ではない。Fisherらの論文では骨折32%減少〔RR:0.68(95%CI:0.51—0.92)〕,脳梗塞〔RR:1.42(95%CI:0.97—2.08)〕,深部静脈血栓症(deep venous thrombosis:DVT)〔RR:1.44(95%CI:0.91—2.30)〕,白内障〔RR:1.21(95%CI:1.10—1.34)〕,虚血性心疾患〔RR:0.91(95%CI:0.54—1.52)〕,肺塞栓症〔RR:2.15(95%CI:1.08—4.51)〕の発症率は既報と同等であった。子宮内膜癌はTAMによるリスク増加を認めた〔RR:3.28(95%CI:1.82—6.03)〕7)。Cuzick らの論文においてプラセボと比較した各有害事象のオッズ比(odds ratio:OR)(95%CI)は,血栓症〔深部静脈血栓症 OR:1.72(95%CI:1.07—2.85),肺塞栓症 OR:1.37(95%CI:0.76—2.49),表在性血栓性静脈炎 OR:1.70(95%CI:1.22—2.37)〕,心血管イベント〔心筋梗塞 OR:0.76(95%CI:0.24—1.67),狭心症 OR:1.18(95%CI:0.72—1.17)〕,脳血管イベント〔脳梗塞/脳血管発作 OR:1.07(95%CI:0.62—1.86),一過性脳虚血発作 OR:0.67(95%CI:0.40—1.12)〕8)。子宮内膜癌は全体ではOR:1.45(95%CI:0.79—2.71,P=0.19)とTAM群で多い傾向にとどまる一方で,内膜癌による死亡はTAM vs プラセボで9.0 vs. 5.0と頻度が高く,既報(1.9 vs. 1.1 per 10,000 women—years)9)と同様であり注意を要する。
研究の異質性,研究数が少ないこと,すべてが観察研究であることからエビデンスの確実性は弱とした。
費用対効果について検討した研究は存在しなかった。
患者の満足度について検討した研究は存在しなかった。
1編のコホート研究と4編の症例対照研究,これらのうち4編を用いたメタアナリシスから,
の5つのアウトカムについて検討した。
メタアナリシスではTAM内服により対側乳癌発症リスクは44%減少した。BRCA1/2のいずれの病的バリアントでも有効性は同等であった(図1)3)。
BRCA病的バリアント保持者のみを対象としていない2編の観察研究が参照された。各有害事象の発症頻度は高くないものの,心血管イベント,子宮内膜癌の発症リスクが上昇することが示された。特にTAMを予防的に内服する場合,子宮内膜癌の増加が問題となるが,その発症頻度は増加するものの絶対数が少なく,望ましくない効果の程度としては「中」と判断した。
全生存率,費用対効果,患者の満足度について採用された文献はなかった。
本CQの議論には,乳癌領域医師3名,婦人科領域医師2名,遺伝領域医師3名,遺伝看護専門看護師1名,認定遺伝カウンセラー1名,患者・市民2名の12名が参加した。投票は2名(うち1名は経済的・アカデミックCOIがあった)が棄権し,10名で行った。
本CQを優先事項と考えるかどうかについては「はい」9名,「おそらく,はい」1名であり優先事項であると判断した。リスク低減手術以外のリスク低減方法の選択肢であるため推奨度を検討する必要があること,BRCA2に対する予防内服については国内で研究が実施されていることが報告された。望ましい効果については「大きい」が10名であり,メタアナリシスの結果リスクの低下が認められていることから効果が大きいことが意見された一方で,サブタイプ毎の効果の違いが不明である点についての懸念が示された。望ましくない効果については「中」8名,「小さい」2名であった。1つ1つの有害事象は小さいものの,長期内服によってリスクが大きくなる可能性があること,更年期症状等の体調変化は患者自身にとっては生活への影響が大きいことが指摘された。
アウトカム全体のエビデンスについてはコホート研究のみしか存在しないことから「弱」も考慮されるものの,メタアナリシスが存在することから「中」と考えるとの意見が出された。また,TAMの添付文書には副作用についての記載が少ないことが指摘された。投票を行い,「中」が2名,「弱」が8名でありアウトカム全体に対するエビデンスの確実性は弱と判断した。
患者の価値観に関する論文は抽出されなかった。副作用についての懸念やRRSO等の別の選択肢との比較との点が議論された。欧米のデータが多く,心血管イベントについては欧米人と日本人で異なる可能性が指摘された。投票の結果「重要な不確実性またはばらつきはおそらくなし」が7名,「重要な不確実性またはばらつきの可能性あり」2名,「重要な不確実性またはばらつきあり」1名であり,アウトカム全体に対する重要な不確実性またはばらつきはおそらくなしと判断した。
メタアナリシスでリスク比の改善が示されており,益である対側乳癌リスク低減効果に比べるとTAMによる副作用は小さいと考えられた。その一方で,予防のための内服であること,内服期間や量,服薬アドヒアランスの状況もわからないことから「おそらく」とすべきとの意見が出た。投票の結果,「おそらく介入が優位」が10名であり,望ましい効果と望ましくない効果のバランスはおそらく介入が優位と判断した。
費用対効果に関する論文は抽出されなかった。TAMについてはジェネリックが多数あるが,費用対効果を検討した研究はなく「採用研究なし」10名であった。容認性は当事者にとって重要な選択肢であること,薬剤自体が乳癌治療薬として保険償還されていることから社会的・医療的に容認されるとの意見があり,投票の結果「おそらく,はい」9名,「さまざま」1名であり,容認性については「おそらく,はい」と判断した。実行可能性についてはホルモン受容体陰性乳癌では術後治療として内分泌療法は実施されないため薬剤費用の負担が増える等を考慮する必要があることが指摘された。予防内服の用量や期間については根拠とするエビデンスが乏しいことが指摘された。国内で実施している臨床試験ではTAM10mg(治療量の半量)を3年間,イタリアの研究ではTAM 5mgを3年間の内服であった。BRCA1陽性ではトリプルネガティブ乳癌の発症が多く,BRCA2ではホルモン受容体陽性乳癌の発症が多いこと,今回参照した文献ではサブタイプ毎の検討なされておらず,特にトリプルネガティブ乳癌の発症は抑えられない可能性があることについての指摘がなされた。海外ではBRCA1に対してデノスマブを予防投与する臨床研究が実施されていること,国内で未発症者を対象として実施されているTAMの予防内服に関する臨床試験ではBRCA2を対象としていることが指摘された。実行可能性についての投票では「はい」2名,「おそらく,はい」8名であり,実行可能性は「おそらく,はい」と判断した。なお,TAMの保険での適応症は「乳癌」であり,厳密には「新規乳癌発症予防」については保険収載されていない。
以上より,BRCA病的バリアントを有する乳癌患者に対して新規乳癌発症予防のためにTAMは推奨されるかについて討議し推奨草案は以下とした。
10/10名(100%)で推奨草案を支持し,採用が決定した。
前述の通り,今後はBRCA1とBRCA2を分けて新規乳癌発症についての研究が進められると考えられること,海外では臨床試験が始まっていることから,BRCA1/2をまとめて評価している本CQの推奨としては条件付きとなった。また,対側乳癌の発症予防としては他にRRMがあり,対側乳癌の発症予防としてTAMを内服することはRRMを選択しないことが条件となる。RRMとTAMの予防内服の対側乳癌発症予防効果については比較検討はなされておらず,どちらを優先すべきかということについては本CQ内では述べられない。なお,対側乳癌予防としての保険適用がないことは前述の通りである。
ASCOの乳癌リスク低減のための内分泌療法のガイドラインでは乳癌高リスクの場合に内分泌療法による化学療法が推奨されており,TAM 20mg 5年間の内服が標準的な投与法として推奨されているものの,非浸潤癌を有する患者を対象とした臨床試験の結果から非浸潤癌を有する患者に対してはTAM 5mg 3年間の内服がオプションとなり得ると記されている10)。なお,ASCOの遺伝性乳癌マネジメントガイドラインでは化学予防については言及はない11)。NCCNのガイドラインではBRCA病的バリアント保持者についてのTAM投与は他の乳癌ハイリスクと比較して十分な研究がなされておらず,限られた後向き研究でのみ効果が示されていると記されている12)。ESMOのHBOCガイドラインでは乳癌既発症の場合,ホルモン受容体陰性であってもTAMの内服により対側乳癌のリスク低減が認められるものの,症例数が少ないこと等が指摘されている13)。
本CQの結論についてはBRCA1および2を区別せずにシステマティックレビューを実施した結果に留意が必要である。乳癌発症ハイリスク者に対するTAMによる乳癌化学予防を評価した最大のランダム化比較試験であるNSABP—P1試験で後向きにBRCA病的バリアントを評価した研究では,BRCA2でのTAMによる乳癌発症予防効果が認められるものの,BRCA1では認められていない。前述のように,BRCA1と2では発生する乳癌のサブタイプが異なっており,ホルモン受容体陽性の割合が大きく異る(BRCA1では70~80%がホルモン受容体陰性なのに対し,BRCA2では70~80%がホルモン受容体陽性)。理論的には内分泌療法はホルモン受容体陽性乳癌の発症を抑えると考えられるため,今後のガイドラインではBRCA1と2を分けた評価が必要である。現時点では結果が存在しないものの,BRCA1病的バリアントに対するデノスマブを用いた予防研究や,国内で実施されているBRCA2病的バリアントに対するTAMを用いた予防研究があり,これらの結果によってそれぞれの遺伝子毎に今後は推奨が変わってくると考えられる。
さらに,BRCA病的バリアントを有する場合にはTAMの内服以外にも,MRI等を用いたサーベイランスやリスク低減乳房切除術が選択肢となる。これらのオプションのうちどれを選択すべきかということについては検討されておらず,ガイドラインの適用の際には十分に患者と話し合うことが重要であり,また実際に患者がどのような選択肢を選ぶかについての観察研究も必要であろう。
外部評価では内容に関する大きな指摘はなかった。
BRCA,Tamoxifen,chemoprevention,cost,patient preference
