Ⅱ-7 疫学領域
全体としてBRCA病的バリアント保持者を対象に乳癌のリスク要因を検討した研究は少なく,対象者数も少ないことから,解釈に限界があるものの,体重・肥満度(体重増加ありの群でリスク増加),身体活動(活動度が高い群でリスク減少),経口避妊薬の使用(使用者群でリスク増加),授乳歴(ありの群でリスク減少)については,一般集団を対象としたエビデンスの評価結果に矛盾しない結果であった。一方,アルコール摂取(摂取群でリスク減少)は,一般集団を対象とした研究結果と異なる可能性が示唆され,また喫煙,出産歴,初産年齢は,結果が一致していないことから評価は困難であった。ただし,アルコール摂取および喫煙については乳癌以外の疾病予防も考慮して,「節度のある飲酒」,「タバコは吸わない」ということが大切である。
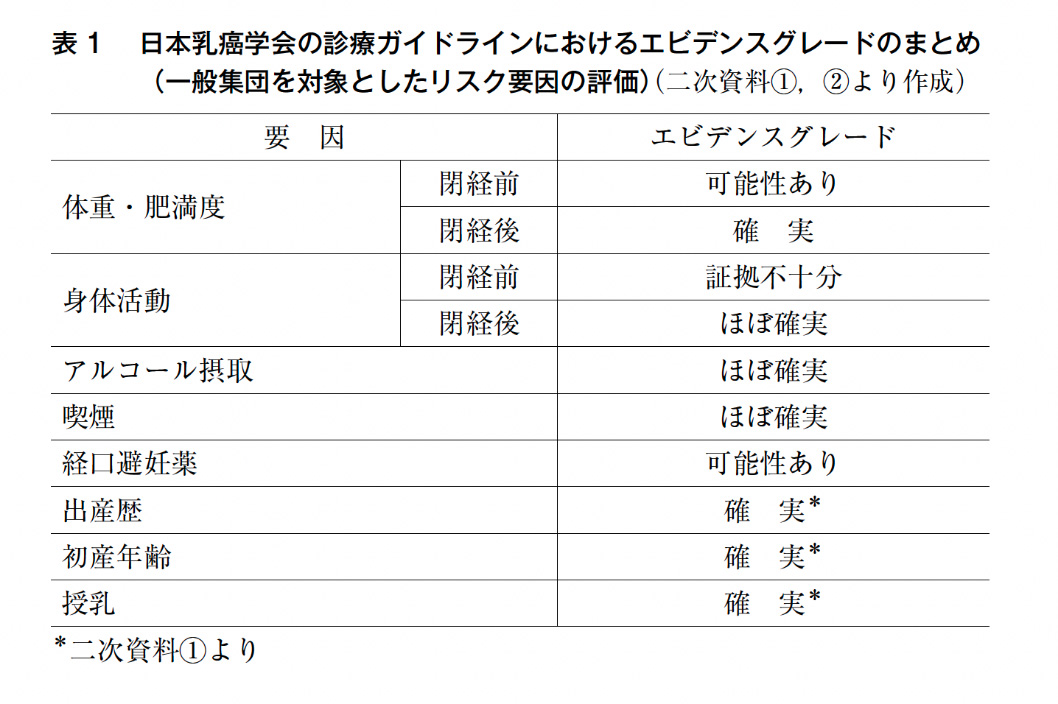
一般集団を対象とした疫学研究からのエビデンスの蓄積とその評価により,アルコールの摂取を控え,閉経後の肥満を避けるために体重を管理し,身体活動量を増すこと等が,乳癌予防には重要であることが示されている。BRCA病的バリアント保持者(特にBRCA1)における乳癌はホルモン受容体やHER2が陰性のものが多く,ホルモン受容体の陽性と陰性ではリスク要因が異なることが指摘されていることを考慮すると,BRCA病的バリアント保持者のリスク要因は一般集団のものと異なる可能性がある。しかし,BRCA病的バリアント保持者を対象に乳癌のリスク要因を検討した疫学研究は少なく,系統的な評価も十分行われていない。そこで,本FQでは,特に変容可能な生活習慣に関する乳癌のリスク要因として,体重・肥満度,身体活動,アルコール摂取,喫煙を取り上げ,さらに生殖に関連する要因として,経口避妊薬,出産歴,初産年齢,授乳歴について,現状のエビデンスを整理し,解説を加えた1)~4)。また一般集団におけるリスク要因との違いを考察する際の参考として,これらの要因について日本乳癌学会の診療ガイドライン(二次資料①,②)におけるエビデンスグレードを表1にまとめた。
各項目について4~11件程度の報告があったが,その多くは,遺伝性腫瘍を扱う医療機関においてBRCA1/2の遺伝学的検査が実施され,病的バリアント保持者として登録された患者を対象としている。その中で,乳癌の発症例に未発症例をマッチングして構築した症例対照研究,あるいは後ろ向きまたは前向きコホート研究のデザインによる病的バリアント保持者コホートに基づく解析が行われていた。このように調査対象者の条件として遺伝学的検査が必須であるため,対象者の特性が検査を受ける理由により影響を受けている可能性は否定できない。また発症例と未発症例を対象とした症例対照研究の結果については,思い出しバイアスや選択バイアスの影響を考慮する必要がある。その他,発症例を対象にした場合には,その予後に関連する要因の影響,つまり生存バイアスも考慮する必要がある。したがって,結果の解釈のうえでは,このようなバイアスの影響を考慮することが重要である。
全般的にサンプルサイズが小さい研究が多く,それを克服するために多国間の多施設共同研究も実施されている。また病的バリアント保持者の登録数の増加に伴う再解析の結果も報告されており,先行研究の間で対象者が重複している研究があることに注意が必要である。その他,今回の検索では日本人の病的バリアント保持者を対象とした研究は見つからず,主に欧米人を対象とした研究結果に基づく解説である点には注意が必要である。現状のエビデンスと解釈のまとめを表2に示したが,上記のような注意点を考慮して,慎重に受け止めることが肝要である。

体重・body mass index(BMI)に関しては5件の報告があった。初期の小規模な研究からは,BMIとの間に関連がみられないという結果5),初経時あるいは21歳時点で健康的な体重であった群の乳癌罹患年齢は,過体重・肥満の群に比べて有意に遅いという結果6)が報告されている。現時点では最大規模の症例数(1,073例)を含む多国間の多施設共同の症例対照研究では,18歳から30歳の間の体重変化と乳癌リスクとの間の関連を検討し,体重変化が小さい群に比べて,減少した群では有意なリスク減少が観察された7)。この関連は,特に30歳から40歳以下で診断された症例とBRCA1病的バリアント保持者の群において有意な結果であった。また対象者全体では,体重増加との間に有意な関連は観察されなかったが,BRCA1病的バリアント保持者の中で2人以上の出産歴がある人では,体重増加がリスク増加と有意に関連していた。その後,フランス系カナダ人を対象にした症例対照研究から,18歳または30歳からの体重増加は有意なリスク増加と関連していることが報告された8)。またオランダのBRCA1/2病的バリアント保持者コホート研究では,閉経前の乳癌リスクとの間には関連はみられなかった。一方,閉経後についてはBMIおよび体重増加との間に有意ではないが正の関連がみられ,また体重が72kg未満の群に比べ,それ以上の群では有意なリスク増加が観察された9)。
WCRF/AICR*の報告書によると,一般集団の乳癌においては,閉経後の肥満・腹部肥満・成人になってからの体重増加はリスク要因であり,一方,閉経前の肥満は予防要因という評価である。また18歳から30歳ごろの肥満は,閉経前・後いずれにおいても予防要因と評価されている(二次資料③)。これは主に欧米人を対象とした疫学研究のエビデンスに基づいた国際的な評価であるが,日本人のエビデンスに基づく評価については,国立がん研究センター研究開発費による研究班「科学的根拠に基づくがんリスク評価とがん予防ガイドライン提言に関する研究」によると,閉経後の肥満は「確実」なリスク要因,閉経前の肥満はリスク要因として「可能性あり」という評価であり,閉経前は国際的評価と逆になっている(二次資料④)。これは日本人を対象とした8つのコホート研究からなるプール解析の閉経前を対象にした解析において,BMIが30以上の群で有意なリスク増加を観察した点を考慮したことによる。日本乳癌学会の診療ガイドラインにおいても同様の評価となっている。
このような一般集団を対象としたエビデンスの評価結果を踏まえ,BRCA病的バリアント保持者を対象にしたエビデンスを見直すと,研究数が少なく,閉経前後やBRCA1とBRCA2の病的バリアントによる違いなどの評価は困難であるが,全体として若いころの体重管理,特に体重増加に気を付けることが,その後の乳癌リスクの増加を避けるうえで重要と考えられる。
WRCF/AICR:the World Cancer Research Fund and the American Institute for Cancer Research
身体活動に関しては5件の報告がある。1つ目は,10代に運動をしていない群に比べ,していた群の乳癌罹患年齢は有意に遅いという結果である6)。フランス系カナダ人を対象にした症例対照研究では,身体活動度との間に関連はみられなかったが8),オランダのBRCA1/2病的バリアント保持者コホート研究では,身体活動度が高い群においてリスク減少が観察され,特に30歳以前の身体活動において有意なリスク減少がみられた10)。多国間の多施設共同の症例対照研究(443ペア)では,余暇時の身体活動を強度(中等度・高強度)と時期(12歳~17歳,17歳~34歳)に分けて評価し,乳癌リスクとの関連を検討した。その結果,12歳~17歳時の中等度の身体活動度が高い群でのみ閉経前の乳癌リスクの有意な減少がみられ,他の組み合わせにおいては有意な関連は観察されなかった11)。また,米国・カナダ・オーストラリア・ニュージーランドの乳癌家系の登録システムBreast Cancer Family Registryの登録者を追跡調査し,余暇時の身体活動度との関連を検討したところ,BRCA1病的バリアント保持者においては有意な関連がみられなかったが,BRCA2病的バリアント保持者において有意な負の関連が観察された12)。
WRCF/AICRの報告書によると,身体活動は,閉経後は「ほぼ確実」な予防要因,閉経前では激しい身体活動が「ほぼ確実」な予防要因という評価である。また国立がん研究センターの研究班は予防要因として「可能性あり」と評価しており,また日本乳癌学会の診療ガイドラインでは閉経前が「証拠不十分」,閉経後は「ほぼ確実」と評価されている。
BRCA病的バリアント保持者を対象にしたエビデンスは5件と少ないが,そのうち4件が何らか形で「リスク減少」を示唆していることから,現時点では一般集団を対象としたエビデンスの評価結果と同様と解釈できると考える。
アルコール摂取に関しては4件の報告がある。フランス系カナダ人を対象にした症例対照研究では,アルコール摂取との間に関連はみられなかった8)。50歳未満を対象にした多国間の多施設共同の症例対照研究では,BRCA1病的バリアント保持者の中では,アルコール摂取との間に関連はみられなかったが,BRCA2病的バリアント保持者の解析において,アルコール摂取群での有意なリスク減少が観察された13)。現時点で最大規模の症例数(1925例)を含む多国間の多施設共同の症例対照研究では,BRCA1病的バリアント保持者の解析において,アルコール摂取群での有意なリスク減少が観察されたが,その一方でBRCA2病的バリアント保持者の中では関連はみられなかった14)。またフランスのBRCA1/2病的バリアント保持者コホート研究では,アルコール摂取との間に関連はみられなかった15)。
WRCF/AICRの報告書によると,アルコール摂取は,閉経前が「ほぼ確実」,閉経後は「確実」なリスク要因である。国立がん研究センターの研究班では「証拠不十分」との評価であるが,日本乳癌学会の診療ガイドラインではリスク要因として「ほぼ確実」と評価されている。
BRCA病的バリアント保持者を対象にしたエビデンスをみる限り,現時点では「リスク増加」を示す研究がなく,むしろ「リスク減少」を示唆する結果もあることから一般集団での評価とは異なる可能性が考えられる。しかし,乳癌以外の疾病予防も考慮すると,前述の国立がん研究センターの研究班が提言する「日本人のためのがん予防法」に示された「飲むなら,節度のある飲酒をする。飲む場合はアルコール換算で1日あたり約23g 程度(日本酒1合)まで。」が参考となる。
喫煙についてはこれまでに8件の報告がある。米国・カナダの症例対照研究(186ペア)において,非喫煙者に比べ喫煙者(過去・現在)の乳癌リスクは有意に低いことが観察された16)。その後,これらの対象者を含め,11カ国の多国間の多施設共同の症例対照研究(1097ペア)が実施されたが,喫煙との間に有意な関連はみられなかった17)。さらに対象者を蓄積し,2538ペアで解析を行ったところ,全体としては有意な関連はみられなかったものの,BRCA1病的バリアント保持者の解析において,過去喫煙者は非喫煙者に比べ有意なリスク増加が観察された18)。また,Ghadirianら17)とGinsburgら18)の研究対象者を一部含む病的バリアント保持者コホートを前向きに追跡し,喫煙と乳癌リスクとの関連を検討したところ,喫煙期間が18年以上,pack‒years〔(1日の喫煙本数/20本)×喫煙年数〕が9.8以上の群で有意なリスク増加が観察された19)。
その他,米国・カナダのBRCA1病的バリアント保持者を対象にしたコホート研究においても,非喫煙者に比べ喫煙者(過去・現在)では乳癌リスクの有意な減少が観察された20)。一方,ポーランドのBRCA1病的バリアント保持者を対象にした症例対照研究では,喫煙との間に関連は観察されなかったが21),50歳以下の非ヒスパニック系のBRCA1/2病的バリアント保持者を対象とした多国間の多施設共同の症例対照研究では,いずれの病的バリアント保持者においても喫煙者における有意なリスク増加がみられた22)。フランスのBRCA1/2病的バリアント保持者コホート研究では,非飲酒者を対象にした解析において喫煙者における有意なリスク増加が観察されたが,飲酒者を対象にした解析では関連はみられなかった15)。これはBRCA1病的バリアント保持者に限っても同様の結果であった。BRCA2病的バリアント保持者については,飲酒の有無による喫煙の影響の違いはみられず,pack‒yearsが21以上の群で有意なリスク増加が観察された。
国際がん研究機関による発がん性評価に関する2009年の報告書において,「限定的な証拠あり」という評価で,喫煙はリスク要因の可能性が指摘されている(二次資料⑤)。また,国立がん研究センターの研究班でも「可能性あり」と評価されており,日本乳癌学会の診療ガイドラインではリスク要因として「ほぼ確実」という評価である。
BRCA病的バリアント保持者を対象にしたエビデンスをみると,「リスク増加」と「リスク減少」の相反した結果が示されていることから評価は困難である。しかし,喫煙に関しては他の疾患への影響も考慮すると,「日本人のためのがん予防法」に示された「たばこは吸わない。他人のたばこの煙をできるだけ避ける。」が参考となる。
経口避妊薬の使用に関しては8件の報告があった。ノルウェーとポーランドのBRCA1病的バリアント保持者を対象にした症例対照研究21)23),および12カ国の多国間の多施設共同の症例対照研究24)の3件の研究では,経口避妊薬の使用歴との間に有意な関連は観察されなかった。特に3つ目の多国間の多施設共同の症例対照研究では,BRCA1病的バリアントのペアが1847,BRCA2病的バリアントのペアが714と,先行研究の中では比較的規模が大きい研究であった。一方,残りの5件は経口避妊薬の使用歴がある群での乳癌リスクの増加を報告している。11カ国の多国間の多施設共同の症例対照研究では,BRCA2病的バリアント保持者(330ペア)の中では関連はみられなかったものの,BRCA1病的バリアント保持者(981ペア)において経口避妊薬の使用歴がある群の有意なリスク増加が観察された25)。同様に13カ国の多国間の多施設共同の症例対照研究(2492ペア)では,BRCA1病的バリアント保持者において経口避妊薬の使用歴がある群の有意なリスク増加がみられた26)。また,50歳以下の非ヒスパニック系のBRCA1/2病的バリアント保持者を対象とした多国間の多施設共同の症例対照研究では,BRCA1病的バリアント保持者の中では関連はみられなかったが,BRCA2病的バリアント保持者のうち5年以上の使用歴がある群で有意なリスク増加がみられた27)。英国・フランス・オランダにおけるBRCA1/2病的バリアント保持者を対象としたコホート研究では,いずれの病的バリアントにおいても使用期間が長い群での有意なリスク増加が観察された28)。同様にユダヤ人のBRCA1/2病的バリアント保持者を対象としたコホート研究でも,病的バリアントにかかわらず使用歴がある群で有意なリスク増加がみられた29)。
一般集団を対象にした疫学研究の大規模なメタアナリシスによると,経口避妊薬を現在使用している人は有意なリスク増加がみられ,使用中止後10年以上経過した群ではリスク増加がみられなくなるという報告がある30)。国際がん研究機関の発がん性評価の報告書においても「発がん性あり」という評価であり(二次資料⑥),日本乳癌学会の診療ガイドラインではリスク要因として「可能性あり」という評価である。
前述のBRCA病的バリアント保持者を対象にしたエビデンスについては,「関連なし」か「リスク増加」であり,必ずしも一致した結果とはいえないものの,概して一般集団を対象にしたエビデンスと矛盾しない結果と考える。したがって,その使用についてはその他の利益・不利益なども考慮し,慎重に検討すべきである。
出産歴および出産数に関しては11件の報告があった。初期の北米の症例対照研究において,出産数が多い群で有意なリスク増加が観察された31)。その後,対象者数を蓄積するとともに調査地域を拡大して,多国間の多施設共同の症例対照研究で検討したところ,BRCA1病的バリアント保持者の中では出産数が4人以上の群で有意なリスク減少がみられ,一方,BRCA2病的バリアント保持者では,出産数の増加に伴い有意なリスク増加がみられた32)。その他,ポーランドのBRCA1病的バリアント保持者を対象にした症例対照研究でも出産数の増加に伴う有意なリスク増加がみられた21)。また先行研究の中では最大規模の症例数を含む多国間の多施設共同の症例対照研究(BRCA1病的バリアント保持者のペアが1,847,BRCA2病的バリアント保持者のペアが714)では,病的バリアントにかかわらず,未経産に比べ出産数が1人または2人の群で有意なリスク増加がみられ,4人以上では関連はみられなかった24)。その他,残りの7件の研究のうち,2件は関連なし5)33),5件は出産数が多い群でのリスク減少を報告している。北米におけるBRCA1病的バリアント保持者を対象にした症例対照研究では,出産数の増加による有意なリスク減少がみられた34)。英国・フランス・オランダにおけるBRCA1/2病的バリアント保持者を対象としたコホート研究では,全体として出産数が多い群で有意なリスク減少が観察され,病的バリアント別の検討でも統計的に有意な結果ではなかったが傾向は同様であった35)。スペインにおけるBRCA1/2病的バリアント保持者を対象としたコホート研究でも,これと同じ結果であったが36),フランスにおけるBRCA1/2病的バリアント保持者を対象としたコホート研究では病的バリアント別の解析でも有意なリスク減少がみられた37)。また,英国におけるBRCA1/2病的バリアント保持者を対象としたコホート研究でも,同様の結果であったが,対象者全体とBRCA1病的バリアント保持者を対象にした解析で有意なリスク減少がみられた38)。
一般集団を対象にした疫学研究の大規模なメタアナリシスによると,出産歴なしに比べ,ありの群では有意なリスク減少がみられ,出産1回あたりのリスク減少は7%という結果であった39)。日本乳癌学会の診療ガイドラインでもリスク減少は「確実」という評価である。一方,BRCA病的バリアント保持者を対象にしたエビデンスについては,「リスク増加」と「リスク減少」の相反した結果が示されていることから評価は困難である。
初産年齢については9件の報告があった。初期の小規模な研究では,初産年齢との間に有意な関連は観察されていないが5)34)40),そのうちの1件では初産年齢の遅い群におけるリスク減少の傾向を報告している40)。その後,英国・フランス・オランダにおけるBRCA1/2病的バリアント保持者を対象としたコホート研究では,BRCA1病的バリアント保持者を対象にした解析で,初産年齢が20歳未満に比べて30歳以上の群で有意なリスク減少を観察した35)。一方,BRCA2病的バリアント保持者を対象にした解析では,逆に,20~24歳と25~29歳の群で有意なリスク増加がみられた。初産年齢が遅い群でのリスク減少は,スペインとフランスにおけるBRCA1/2病的バリアント保持者を対象としたコホート研究でも観察されており36)37),スペインではBRCA1病的バリアント保持者を対象にした解析で20歳未満に比べて30歳以上の群のリスクは有意でないものの減少傾向がみられた36)。またフランスの研究では,いずれの病的バリアントにおいても有意ではないが25~29歳と30歳以上の群でリスク減少の傾向がみられた37)。このように,特にBRCA1病的バリアント保持者では,初産年齢が遅い群におけるリスク減少が比較的一致してみられるものの,比較的規模が大きい多国間の多施設共同の症例対照研究(1853ペア)では,いずれの病的バリアント保持者においても初産年齢と乳癌リスクとの間には有意な関連は観察されなかった41)。また,北米におけるBRCA1/2病的バリアント保持者を対象にした症例対照研究において,初産年齢が30歳以上の群で有意なリスク増加がみられた33)。さらに英国におけるBRCA1/2病的バリアント保持者を対象としたコホート研究では,BRCA1病的バリアント保持者を対象にした解析では初産年齢との間に関連は観察されず,BRCA2病的バリアント保持者を対象にした解析において,30歳以上の群で有意なリスク増加がみられた38)。
一般集団を対象にした疫学研究の大規模なメタアナリシスによると,初産年齢が遅い群に比べ早い群では有意なリスク減少がみられ,1歳早くなる毎のリスク減少は3%という結果であった39)。日本乳癌学会の診療ガイドラインでも初産年齢が遅いことはリスク要因として「確実」という評価である。一方,BRCA病的バリアント保持者を対象にしたエビデンスについては,「リスク増加」と「リスク減少」の相反した結果が示されていることから評価は困難である。
授乳歴については6件の報告があった。北米・ヨーロッパ・イスラエルの多国間の多施設共同の症例対照研究(BRCA1病的バリアント保持者のペアが685,BRCA2病的バリアント保持者のペアが280)において,BRCA1病的バリアント保持者を対象にした解析で,授乳歴がない群に比べ授乳歴が1年以上の群で有意なリスク減少を観察したが,BRCA2病的バリアント保持者を対象にした解析では有意な関連はみられなかった42)。その後,7カ国に拡大した多国間の多施設共同の症例対照研究(BRCA1病的バリアント保持者のペアが1,243,BRCA2病的バリアント保持者のペアが422)においても同様の結果が観察された43)。その他,ポーランドのBRCA1病的バリアント保持者を対象にした症例対照研究21),先行研究の中では最大規模の症例数を含む多国間の多施設共同の症例対照研究(BRCA1病的バリアント保持者のペアが1,847,BRCA2病的バリアント保持者のペアが714)においても,同様にBRCA1病的バリアント保持者のみで授乳期間が長い群でのリスク減少がみられた24)。一方で,英国・フランス・オランダにおけるBRCA1/2病的バリアント保持者を対象としたコホート研究35)やフランスにおけるBRCA1/2病的バリアント保持者を対象としたコホート研究37)では,いずれの病的バリアントにおいても授乳歴との間に有意な関連は観察されなかった。
WRCF/AICRの報告書によると,授乳は「確実」な予防要因である。国立がん研究センターの研究班では「可能性あり」との評価であるが,日本乳癌学会の診療ガイドラインでは「確実」と評価されている。前述のBRCA病的バリアント保持者を対象にしたエビデンスについては,「リスク減少」か「関連なし」であり,必ずしも一致した結果とはいえないものの,概して一般集団を対象にしたエビデンスと矛盾しない結果と考える。
BRCA,gene mutation,breast cancer,smoking,alcohol,BMI,physical activity,parity,full‒term pregnancies,age at first birth,breastfeeding,oral contraceptive,epidemiological study
二次資料
参考文献
