1.遺伝性乳癌卵巣癌症候群(HBOC)
1)定義
遺伝性乳癌卵巣癌症候群(hereditary breast and ovarian cancer syndrome:HBOC syndrome,以下HBOC と記載する)は,BRCA の生殖細胞系列の変異に起因する乳癌および卵巣癌をはじめとするがんの易罹患性症候群であり,常染色体優性遺伝形式を示す1)。現時点でBRCA1やBRCA2 以外の乳癌あるいは卵巣癌の易罹患性に関わる複数の遺伝子が同定されているが,いまだ診療の場で広く活用されていない。将来,これらの遺伝子変異に基づいて発症する乳癌や卵巣癌の臨床的な特徴が明らかになり,対策(マネジメント)が明確になればHBOC の概念は変わる可能性もある。なお,HBOC は単に遺伝性乳癌卵巣癌とも呼称され,現在では同じ疾患概念を指している。このような単一遺伝子の変異により易罹患性に関わる遺伝性腫瘍は,乳癌の7~10%を占めるとされる2)。米国では35~64 歳の乳癌女性症例の約5%にBRCA の変異を認めている3)。一方,卵巣癌においては海外で卵巣癌症例の15%にBRCA の変異を認めたとする報告がある4)。
2)HBOC の原因遺伝子
(1)BRCA1
BRCA1 は,染色体17q21 に位置する全長約100 kb の巨大な遺伝子であり,24 個のエクソン(exon)から構成されており,コーディング領域はexon2 の途中より始まり,exon11 が非常に大きい5)。ヒトBRCA1mRNA の大部分はexon4 をもたない。ヒトmRNA の大きさは7.8kb で,精巣と胸腺に強く発現している。BRCA1産物は1,863個のアミノ酸からなる。C末端部には,細胞チェックポイントやDNA 修復に関与するタンパク質に広くみられるBRCT ドメインが2 つ存在する。
BRCA1 の機能は大きくDNA 恒常性の維持であると考えられる。DNA 二本鎖切断の相同組み換え修復に関わるほか,チェックポイント機能による細胞周期制御したり,多くの転写因子の補助因子として機能する。また,細胞死(アポトーシス)を制御して細胞増殖にも関与している6)。
(2)BRCA2
BRCA2 は染色体13q12-13 に位置し,全長は約70 kb に及び,27 個のexon よりなる7)。コーディング領域はexon2 の途中から始まる。BRCA1 と同様にexon11 が極めて大きいが,相同性はほとんどない。遺伝子産物は3,418 個のアミノ酸をコードする384 kDa の巨大な核内タンパクである。
BRCA2 の機能は主にDNA 二本鎖切断時の相同組み換え修復である。また,BRCA2 はFanconi貧血の相補群D1 の原因遺伝子でもあり,この場合は常染色体劣性の遺伝形式を示す。さらに家族性膵癌の家系でBRCA2 の生殖細胞系列変異を認めたとする報告もある。
BRCA1 とBRCA2 の共通点と相違点を 表1 にまとめた。
(3)一般集団のBRCA の変異頻度
日本人一般集団におけるBRCA の遺伝子変異頻度は不明であるが,英国および米国(non-Ashkenaziの白人)のデータから400~500 人に1 人と推定されている1)。
表1 BRCA1 とBRCA2 の構造,機能における共通点と相違点のまとめ
| 【共通点】 | |
| 1) | 精巣と胸腺で強く発現している(乳腺や卵巣でも発現している)。 |
| 2) | 核内でBRCA1/2 ともにRad51 とともにhomologous recombination(HR)によるDNA 損傷修復に関与する。 |
| 3) | BRCA1/2 は,中心体に局在し,両タンパク質の発現,および機能消失は,中心体の複製異常と染色体の不安定性に関与することが示唆されている。 |
| 4) | 細胞分裂の制御に関与する。 |
| 【相違点】 | |
| 1) | BRCA1 とBRCA2 にホモロジー(相同性)はほとんどない。 |
| 2) | BRCA1 は,ユビキチンリガーゼ(E3)活性を有する。BRCA1 はBARD1 とともにヘテロダイマーを形成して,ユビキチンリガーゼを構成する。この活性が,乳癌発生抑制に重要であることも示唆されている。 |
| 3) | BRCA1 は,細胞周期のチェックポイントに重要なBACH1 に結合することが報告されている。 |
| 4) | BRCA1 は,p53 やRNA ポリメラーゼII に結合し,転写制御に関与していると考えられている。BRCA2は,EMSY タンパク質と結合し,転写調節に関与することが報告されている。 |
| 5) | BRCA1 は,M 期に中心体に局在する。BRCA2 は,G1 後期からM 期前期にかけて中心体に局在し,ヌクレオフォスミン,ROCK2,γ—チュブリン,プレクチンなど多くのタンパク質と相互作用して,中心体の複製やポジショニングを制御する。 |
| 6) | BRCA1 は,クロマチンリモデリングに関わる。 |
(4)その他の原因遺伝子
HBOC の原因遺伝子であるBRCA1 およびBRCA2 の2 つ以外に,特に遺伝性乳癌の原因となる候補遺伝子が同定されている。すなわち,DNA 損傷チェックポイントに関わる,ATM,CHEK2,およびPALB2,BRIP1,RAD51C8)~12)などのDNA 二重鎖切断の修復に関わる遺伝子が含まれる。これらの遺伝子変異が乳癌リスクの上昇と関係していることが示されている。PALB2 変異保持者の70歳での乳癌の累積罹患リスクは35%との報告がある13)。海外における報告では,ATM の一般集団における保因者頻度は0.2~1.0%,PALB2,BRIP1,RAD51C はBRCA1 あるいはBRCA2 に変異を認めない乳癌症例の0.7~2.7%に変異を認めている。
また,Li-Fraumeni 症候群にもHER2 陽性乳癌が発症する傾向を認める14)。
2.HBOC の診断
1)BRCA1 および BRCA2 の遺伝子診断
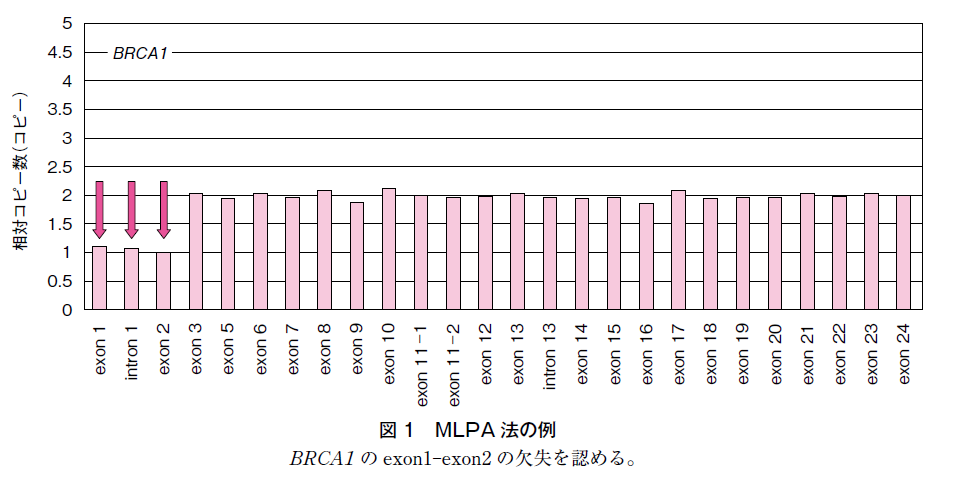
HBOC のBRCA1 およびBRCA2 の遺伝子診断(生殖細胞系列変異の遺伝子診断を特に遺伝学的検査ともいう。以下BRCA 遺伝学的検査と称す)により行う。かつては家族性乳癌の臨床基準を用いて家族性乳癌を定義してサーベイランスなどの臨床的なマネジメントを行っていた15)。この定義を満たしている頻度は,欧米では約20%であるのに対して,多田らは2.0%,わが国の全国平均では1.1%と報告している16)。現在では高浸透度の原因遺伝子BRCA1 およびBRCA2 が同定されたことにより,この2 つの遺伝子の遺伝学的検査により確定診断を行う。約10 mL の採血を行い,2 つの遺伝子の遺伝学的検査は,それぞれの遺伝子のexon およびexon-intron 境界領域を含むPCR-direct sequence 法およびMLPA を用いて行う。前者はexon およびexon-intron 境界領域の塩基置換,数塩基程度の欠失や重複などを解析する。後者はexon 単位の遺伝子再構成の有無を診断する。わが国ではMLPA により診断可能な変異は全変異の5%以下で頻度は低いが,exon 単位の欠失および重複などを否定するためにMLPA も実施しておく必要がある17)。図1 にexon1-exon2 の欠失例を示す。最近の遺伝学的検査では遺伝子解析に次世代シーケンサーも用いられている。
BRCA 遺伝学的検査は現在,保険収載されていないため自費診療であり,20 数万円のコストを要する。人種によっては,BRCA の変異にホットスポットとして頻度の高い変異が認められることがあるが,わが国の遺伝子変異は,BRCA1 におけるL63X 以外の変異は報告数が少なく,変異はフレームシフト型の変異やナンセンス変異が多いが,変異部位は遺伝子全体に分布している。また病的意義が不明な変異(variant of uncertain significance:VUS)は遺伝学的検査全体の6.2%に認められている17)。
また,以前はわが国のHBOC の頻度は低いのではないかと推測されていたが16),既往歴,家族歴の条件が同じ場合に,日本人の方が欧米人と比較して変異が認められるリスクが高いことが報告されている(RR:1.8)18)。
HBOC の遺伝学的検査は,家系内で乳癌や卵巣癌の発症者が最初に受ける場合が多いが,本人が非罹患者である場合には,家系内で最も可能性が高い人(若年発症,両側,卵巣癌も発症,トリプルネガティブ乳癌),少なくとも乳癌や卵巣癌を発症している人からBRCA 遺伝学的検査を受けるのが家系にとっては最も情報量は多い。その人でBRCA に変異が認められなければ,他の血縁者は一般にはその時点で遺伝学的検査を受ける適応はない。一方,家系内ですでにBRCA に変異が確認されている場合には,他の血縁者はその変異を有するか否かを診断することになる。遺伝子解析技術の進歩は著しく,遺伝学的検査にも次世代シーケンサーが用いられている。すなわち解析できる塩基数が増大して1 回の解析でBRCA のみならず多数の遺伝子を同時に解析することが可能になりつつある(マルチ遺伝子パネル検査,multigene panel testing)。これは遺伝学的検査の診断率を向上させるが,複数の遺伝子を解析するので,1 検査あたりの病的意義が不明な変異(VUS)が認められる頻度が高くなる。BRCA 遺伝学的検査を受けた198 人に42 遺伝子解析を実施したところ,1 人平均2.1 のVUS が認められたという報告がある19)。また,予期し難い結果が得られる可能性も遺伝学的検査の過程で事前に説明する必要がある〔例えば,乳癌を発症してHBOC を考慮してマルチ遺伝子パネル検査を受けたところ,Lynch 症候群(遺伝性非ポリポーシス大腸癌)であったなど〕。将来的にはマルチ遺伝子パネル検査が一般診療に導入されることが予想されるので,データベースの統合整備も急務である。
2)遺伝カウンセリング
これらの遺伝学的検査は生殖細胞系列の遺伝子検査であり,遺伝カウンセリングのプロセスの中で実施するのが原則である。遺伝カウンセリングとは疾患の遺伝学的関与について,その医学的影響,心理学的影響および家族への影響をクライエントが理解してそれに適応していくことを助けるプロセスであるとされる。がんの遺伝カウンセリングでは特に適切ながんの遺伝に関する情報提供と,心理社会的支援が重要である20)。また,遺伝カウンセリングに関する基本知識・技能は,すべての医師が習得しておくことが望ましいともされている20)。ASCO*のstatement において,がんの遺伝カウンセリングにおいて遺伝学的検査前に実施する遺伝カウンセリングの要素21)についてはCQ 2 (表1)を参照。また,BRCA 変異予測モデルとしてBRCAPRO やKOHCalなどがあるが,日本人のデータをもとに作成されたアルゴリズムはなく開発が期待される。
3)患者の拾い上げからマネジメントまで
HBOC は遺伝学的検査により診断が確定する。したがって,どのような人に遺伝学的検査を受ける機会を提供するかは重要な課題である。また,遺伝学的検査は最終的には本人が受けるかどうか自身の意思で決めなければならない。そのためにがんの遺伝カウンセリングではクライエントに該当する遺伝学的検査の医学的な意義と注意点などの適切な情報を提供して,本人にとって最善の選択ができるようにサポートする必要がある。がんの領域では,個々の病変に対する治療法が存在し,また早期に発見できれば完治の可能性もあり,遺伝学的検査による情報があることのメリットは大きい場合も多い。例えば,Lynch 症候群では,すべての大腸癌にLynch 症候群のスクリーニング検査である免疫組織化学やマイクロサテライト不安定性検査(MSI)を行い,Lynch 症候群を拾い上げるいわゆるユニバーサルスクリーニングも海外で提唱されている22)。HBOC では簡便なスクリーニング検査がないために,臨床情報などでHBOC の可能性がある患者の拾い上げがNCCN*のガイドラインなどで試みられている23)。まず,一次スクリーニングでは既往歴や家族歴からHBOC を考慮する症例を拾い上げる。次に二次評価では,臨床遺伝専門医や認定遺伝カウンセラーなどによって,HBOC の詳細,具体的な対策の情報提供,BRCA 遺伝学的検査を受けた場合の変異が見つかるリスクの評価,娘や姉妹などの遺伝に関わる諸問題などを話し合う。遺伝子変異が認められた場合には具体的な対策をマネジメントしたり,血縁者の遺伝学的検査を検討する。
3.臨床的な特徴
1)乳癌
BRCA 変異保持者の乳癌の累積罹患リスクは,それぞれ70 歳で57%,40%とされる24)。Noguchiらの報告では,日本人BRCA 変異保持者に発症した乳癌には,若年発症(44 歳),両側乳癌の頻度が高い(約3 割)などの特徴が示されており,これらは海外のデータとも類似している25)。さらにBRCA1 変異保持者の乳癌は,充実腺管癌の割合や核異型度が高く,ホルモン受容体およびHER2 陰性のトリプルネガティブ乳癌が70%であるとされる17)。BRCA2 変異保持者の組織型は通常の乳癌と同様で,ホルモン受容体陽性HER2 陰性のLuminal タイプが68.8%を占めた。また,男性のBRCA2 変異保持者の男性乳癌の累積罹患リスクは7~8%とされる。
2)卵巣癌
BRCA 変異保持者の卵巣癌の累積罹患リスクは,BRCA 変異保持者でそれぞれ70 歳で40%,18%とされる24)。また,BRCA 変異保持者の卵巣癌において組織型では81%が漿液性癌であり,また,Ⅲ期,Ⅳ期の進行症例が8 割を占めている26)。BRCA 変異保持者のリスク低減手術で切除された卵管に,漿液性卵管上皮内癌(serous tubal intraepithelial carcinoma:STIC)が認められ,一部の卵巣癌は卵管采由来であることが示唆されている27)。
3)前立腺癌
男性では前立腺癌の罹患リスクが高く,特にBRCA2 変異保持者では一般の2~6 倍の罹患リスクがあるとされる。またBRCA 変異保持者に発症する前立腺癌はaggressive な傾向を認め,遠隔転移やリンパ節転移の頻度が高く,予後が不良であるとされる28)。
4.対策
NCCN ガイドラインにおける対策を 表2 に示す。
1)計画的なサーベイランス
がんの二次予防として,HBOC に好発するがんを対象としたがん検診を行う。BRCA 変異保持者のサーベイランスにおいて,乳癌の検診では,MRI の有用性が指摘されている29)。ハイリスクでの超音波検査を使ったサーベイランスはMRI よりも簡便で安価で低侵襲であるが,超音波検診が一般化されていない欧米ではMRI を推奨している。北米の多くの報告によると,BRCA 変異保持者のサーベイランスにおいて,マンモグラフィにMRI を加えた検査方法が,マンモグラフィ単独よりも感度が高いとされている。卵巣癌のサーベイランス法として経腟超音波検査やCA125が提示されているが,有効性は明らかではない。
2)化学予防(chemoprevention)
BRCA 変異保持者の乳癌発症リスクを下げるために,海外では予防的なタモキシフェンの内服を行う場合がある。BRCA 変異保持者ではなく,乳癌のハイリスク者を対象とした化学予防として,タモキシフェンの浸潤性乳癌の発症予防効果が示されている30)。しかし,BRCA 変異保持者を対象とした臨床データは不十分であり,複数の臨床研究があるが結果は必ずしも一致していない29)。またわが国ではタモキシフェンの乳癌の予防目的での使用は保険収載されておらず,自費診療となるため,化学予防単独の目的では一般には使用されていない。
3)リスク低減卵管卵巣摘出術(risk reducing salpingo—oophorectomy:RRSO)
HBOC では卵巣癌,卵管癌への対策も必要であるが,検診の有用性は示されていない。現在,最も有効な対策はRRSO であると考えられる。卵巣癌,卵管癌の発症率を下げるとともに総死亡率を下げることも示されている31)。RRSO 術後,腹膜癌の発症は20 年で4.3%という報告がある。わが国とは医療事情が異なり単純な比較はできないが,海外の報告ではBRCA 変異保持者の30~70%がRRSO を受けている32)。
4)リスク低減乳房切除術(risk reducing mastectomy:RRM)
RRM が乳癌発症のリスクを9 割以上低下させることは明らかである。一方で,RRM の生命予後の改善効果はなかなか示されなかったが,乳癌に罹患したBRCA 変異保持者が,対側リスク低減乳房切除術(contralateral risk reducing mastectomy:CRRM)を受けることで,生命予後の改善につながるとの報告がなされている33)。オランダの前向き研究によると,BRCA 変異を有する初発乳癌患者を対象にCRRM を実施した群と対照群を平均11.4 年フォローアップした結果,死亡率はCRRM を受けた群で有意に低いことが示されている(HR:0.49)。CRRM も保険診療外の手術となるため患者の負担は大きいが,BRCA 変異保持者において乳癌検診を行っているにもかかわらず,進行がんで発見されるケースもあり,RRM により確実に利益を受けるBRCA 変異保持者がいることが推測される。今後はどのような患者にRRM を推奨すべきか,個別化医療をさらに一歩進めることも必要と思われる。
海外の報告では10~40%のBRCA 変異保持者がRRM を受けているが,研究間でRRM を受ける頻度は大きく異なっている32)。
RRSO,RRM ともに画像診断などで異常所見を認めない臓器を切除することになるので,実施に当たっては,現時点では各医療機関の倫理審査委員会などの審査で承認を得たうえで実施する必要がある。
表2 遺伝的にがんリスクが高いと考えられる人々への対策(文献23 より和訳一部改変)
| <女性> |
| ● 18 歳から自己乳房検診の訓練と教育を行い,月に一度の定期的自己乳房検診を開始する。 |
| ● 25 歳から,6~12 カ月ごとの医師による乳房視触診を開始する。 |
| 乳癌検診 |
| ● 症例ごとにリスク低減乳房切除術(RRM)について話し合い,乳癌発症予防効果,乳房再建も可能であること,ならびにがん発症のリスクに関するカウンセリングを行う。 |
| ● 理想的には35~40 歳の間に,出産の完了に伴って,リスク低減卵管卵巣摘出術(RRSO)を勧める。BRCA2変異保持者の卵巣癌の発症年齢はBRCA1 変異保持者に比べると,平均して8~10 年ほど遅いので,すでに可能な限りの乳癌予防術(例えば,両側乳房切除術)を受けているBRCA2 変異保持者については,RRSO を40~50 歳に遅らせることは妥当である。RRSO プロトコール(NCCN 卵巣癌ガイドライン―手術の原則)を参照。 |
| ● RRM および/またはRRSO の心理社会的,社会的側面およびクオリティ・オブ・ライフへの対応に取り組む。 |
| ● RRSO を選択しなかった患者に対しては,卵巣癌に対する経腟超音波検査は,積極的に推奨を裏付けるほどの十分な感受性も特異性も示されていないが,臨床医の判断で30~35 歳から考慮の対象となるであろう。経腟超音波検査同様,CA—125 検査は注意を払ったうえで卵巣癌サーベイランスの追加項目の1 つである。 |
| ● 乳癌と卵巣癌の化学予防の選択肢について,そのリスクと利益を含めて考慮する(詳細については,考察の項を参照)(乳癌リスクの低減のためのNCCN ガイドラインを参照)。 |
| ● 利用可能であれば,研究段階の画像診断やスクリーニング臨床試験によるサーベイランスを考慮する(例えば,新規画像診断法や検診間隔の短縮など)。 |
| <男性> |
| ● 35 歳から自己乳房検診の訓練と教育を開始する。 |
| ● 35 歳から12 カ月ごとの診察を開始する。 |
| ● 45 歳から開始(前立腺癌の早期発見については,ガイドラインを参照) |
| <男性・女性> |
| ● 可能性として考えられるがんの兆候や初発症状に関する教育を行う。特に,BRCA 遺伝子に関連したがんについて教育する。 |
| ● 膵癌やメラノーマについてはサーベイランスのための特別なガイドラインは存在しないが,サーベイランスは個々の家族歴に応じて実施する。 |
| <血縁者へのリスク> |
| 血縁者における遺伝性腫瘍の発症の可能性,リスク評価の選択肢,対応策についての助言を行う。遺伝的リスクが考えられる血縁者には,遺伝カウンセリングを受けること,また遺伝学的検査を考慮することを勧める。 |
| <生殖の選択> |
| (略) |
5.遺伝子情報に基づいた治療
術前にBRCA 遺伝学的検査を行い,その結果を手術方針に反映させることも考えられる。術前に病的なBRCA 変異が判明している乳癌患者は,手術時に両側乳房切除術を受ける患者の割合が有意に高い(わが国では同時に健側の乳房を切除することは混合診療に相当するので不可)34)。遺伝的に,乳癌の易罹患性を有する女性は,NCCN ガイドラインでは放射線治療を伴う温存療法は相対的な禁忌との記載がある35)。
また,HBOC 患者に対するPARP(poly[ADP-ribose] polymerase)阻害薬の効果も期待される。現状では,術前術後の治療方法は一般の乳癌と変わらず,標準治療により行われている。BRCA変異保持者では,DNA 修復機構のうち二本鎖切断の修復機構が破綻しているため,一本鎖修復機構を担うPARP-1 を阻害することによってDNA 修復を不能とし,細胞死(アポトーシス)を生じさせるとされている。このことから,PARP 阻害薬を用いた治療の有効性が期待されている36)。
また,孤発性のがんがBRCA 変異保持者に発症したがんと類似の性格を有する場合があり,これをBRCAness と称している37)。この原因としてBRCA1 やFANCF のプロモーター領域のメチル化による不活化,腫瘍におけるBRCA の体細胞変異,およびEMSY の増幅などがあげられる。いずれも相同組み換え修復の機能不全となるため,HBOC 患者に発症した乳癌と同様の機序でPARP 阻害薬の効果が期待できる可能性がある。
遺伝性腫瘍の臨床は個別化医療の最たるものといえる。多くの医療者がHBOC について認識を深めて,がんのハイリスク者に対して適切な医療が介入して生命予後の改善につなげていくことが期待される。
参考文献
- GENEReviews.
http://www.ncbi.nlm.nih.gov/books/NBK1247/ - Kauff ND. Management of BRCA-Negative Hereditary Breast Cancer Families. Hereditary Breast Cancer.
(Claudine Isaacs C, Rebbeck TR)CRC Press, pp311-8, 2007. - Malone KE, Daling JR, Doody DR, et al. Prevalence and predictors of BRCA1 and BRCA2 mutations in a population-based study of breast cancer in white and black American women ages 35 to 64 years. Cancer Res. 2006; 66(16): 8297-308.[PMID:16912212]
- Norquist BM, Harrell MI, Brady MF, et al. Inherited Mutations in Women With Ovarian Carcinoma. JAMA
Oncol. 2016; 2(4): 482-90.[PMID:26720728] - Miki Y, Swensen J, Stattuck-Eidens D, et al. A strong candidate for the breast and ovarian cancer susceptibility gene BRCA1. Science. 1994; 266(5182): 66-71.[PMID:7545954]
- Yoshida K, Miki Y. Role of BRCA1 and BRCA2 as regulators of DNA repair, transcription, and cell cycle in response to DNA damage. Cancer Sci. 2004; 95(11): 866-71.
- Wooster R, Bignell G, Lancaster J, et al. Identification of the breast cancer susceptibility gene BRCA2. Nature. 1995; 378(6559): 789-92.[PMID:8524414]
- Renwick A, Thompson D, Seal S, et al; Breast Cancer Susceptibility Collaboration (UK). ATM mutations that cause ataxia-telangiectasia are breast cancer susceptibility alleles. Nat Genet. 2006; 3(88): 873-5.[PMID: 16832357]
- Weischer M, Bojesen SE, Ellervik C, et al. CHEK2*1100delC genotyping for clinical assessment of breast cancer risk: meta-analyses of 26,000 patient cases and 27,000 controls. J Clin Oncol. 2008; 2(64): 542-8.[PMID: 18172190]
- Erkko H, Xia B, Nikkilä J, et al. A recurrent mutation in PALB2 in Finnish cancer families. Nature. 2007; 446(7133): 316-9.[PMID:17287723]
- Seal S, Thompson D, Renwick A, et al; Breast Cancer Susceptibility Collaboration(UK). Truncating mutations in the Fanconi anemia J gene BRIP1 are low-penetrance breast cancer susceptibility alleles. Nat Genet. 2006; 38(11): 1239-41.[PMID:17033622]
- Meindl A, Hellebrand H, Wiek C, et al. Germline mutations in breast and ovarian cancer pedigrees establish RAD51C as a human cancer susceptibility gene. Nat Genet. 2010; 4(25): 410-4. [PMID:20400964]
- Antoniou Ac, Casadei S, Heikkinen T, et al. Breast-cancer risk in families with mutations in PALB2. N Engl J Med. 2014; 37(16): 497-506.[PMID:25099575]
- Nandikolla AG, Venugopal S, Anampa J. Breast cancer in patients with Li-Fraumeni syndrome- a case-series study and review of literature. Breast Cance(r Dove Med Press). 2017; 9: 207-15.[PMID:28356770]
- 野水 整,土屋敦雄,渡辺文明,他.家族性乳癌の臨床.家族性乳癌(阿部力哉),篠原出版新社,pp7-16,1996.
- 多田隆士,霞富士雄.家族性乳癌の臨床的特徴.日本臨床.2000; 58(7): 1405-8.
- Nakamura S, Takahashi M, Tozaki M, et al. Prevalence and differentiation of hereditary breast and ovarian cancers in Japan. Breast Cancer. 2015; 2(25): 462-8.[PMID:24249303]
- Sugano K, Nakamura S, Ando J, et al. Cross-sectional analysis of germline BRCA1 and BRCA2 mutations in Japanese patients suspected to have hereditary breast/ovarian cancer. Cancer Sci. 2008; 99(10): 1967-76.[PMID:19016756]
- Kurian AW, Hare EE, Mills Ma, et al. Clinical evaluation of a multiple-gene sequencing panel for hereditary cancer risk assessment. J Clin Oncol. 2014; 32(9) : 2001-9.[PMID:24733792]
- 日本医学会.医療における遺伝学的検査・診断に関するガイドライン.2011 年2 月.http://jams.med.or.jp/guideline/genetics-diagnosis.pdf
- Robson ME, Bradbury AR, Arun B, et al. American Society of Clinical Oncology Policy Statement Update: Genetic and Genomic Testing for Cancer Susceptibility. J Clin Oncol. 2015; 33(31) : 3660-7.[PMID:26324357]
- Evaluation of Genomic Applications in Practice and Prevention(EGAPP)Working Group. Recommendations
from the EGAPP Working Group: genetic testing strategies in newly diagnosed individuals with colorectal cancer aimed at reducing morbidity and mortality from Lynch syndrome in relatives. Genet Med. 2009; 11(1) :35-41.[PMID:19125126] - National Comprehensive Cancer Network. NCCN Clinical Practice Guidelines in Oncology. Genetic/Familial High-Risk Assessment: Breast and Ovarian, ver2. 2017.
- Chen S, Parmigiani G. Meta-analysis of BRCA1 and BRCA2 penetrance. J Clin Oncol. 2007; 25(11): 1329-33.[PMID:17416853]
- Noguchi S, Kasugai T, Miki Y, et al. Clinicopathologic analysis of BRCA1- or BRCA2-associated hereditary
breast carcinoma in Japanese women. Cancer. 1999; 85(10): 2200-5.[PMID:10326698] - Sekine M, Nagata H, Tsuji S, et al; Japanese Familial Ovarian Cancer Study Group. Localization of a novel susceptibility
gene for familial ovarian cancer to chromosome 3p22-p25. Hum Mol Genet. 2001; 10(13): 1421-9.[PMID:11440995] - Piek JM, Van Diest PJ, Zweemer RP, et al. Dysplastic changes in prophylactically removed Fallopian tubes of women predisposed to developing ovarian cancer. J Pathol. 2001; 195(4): 451-6.[PMID:11745677]
- Castro E, Goh C, Olmos D, et al. Germline BRCA mutations are associated with higher risk of nodal involvement, distant metastasis, and poor survival outcomes in prostate cancer. J Clin Oncol. 2013; 31(14): 1748-57.[PMID:23569316]
- 日本乳癌学会 編.科学的根拠に基づく乳癌診療ガイドライン②疫学・診断編 2015 年版.金原出版,2015.
- Nelson HD, Smith ME, Griffin JC, et al. Use of medications to reduce risk for primary breast cancer: a systematic review for the U.S. Preventive Services Task Force. Ann Intern Med. 2013; 158(8): 604-14.[PMID:23588749]
- Domchek SM, Friebel TM, Singer CF, et al. Association of risk-reducing surgery in BRCA1 or BRCA2 mutation carriers with cancer risk and mortality. JAMA. 2010; 304(9): 967-75.[PMID:20810374]
- がん情報サイト 乳がんおよび婦人科がんの遺伝学(PDQ).http://cancerinfo.tri-kobe.org/pdq/summary/japanese-s.jsp?Pdq_ID=CDR0000062855
- Heemskerk-Gerritsen BA, Rookus MA, Aalfs CM, et al. Improved overall survival after contralateral risk reducing mastectomy in BRCA1/2 mutation carriers with a history of unilateral breast cancer: a prospective analysis. Int J Cancer. 2015; 13(63): 668-77.[PMID:24947112]
- Lokich E, Stuckey A, Raker C, et al. Preoperative genetic testing affects surgical decision making in breast
cancer patients. Gynecol Oncol. 2014; 13(42): 326-30.[PMID:24910453] - National Comprehensive Cancer Network. NCCN Clinical Practice Guidelines in Oncology. Breast Cancer, ver2. 2016.
- Fong PC, Boss DS, Yap TA, et al. Inhibition of poly(ADP-ribose)polymerase in tumors from BRCA mutation carriers. N Engl J Med. 2009; 36(12): 123-34.[PMID:19553641]
- Turner N, Tutt A, Ashworth A. Hallmarks o‘f BRCAness’in sporadic cancers. Nat Rev Cancer. 2004; 4(10): 814-9.[PMID:15510162]