Ⅱ-2 乳癌領域
BRCA病的バリアントを有する乳癌患者に対し,CRRMを条件付きで推奨する。
エビデンスの確実性「中」/推奨のタイプ「当該介入の条件付きの推奨」/合意率「100%(12/12)」
推奨文:本ガイドラインで実施したメタアナリシスの結果から,BRCA病的バリアントを有する乳癌患者におけるCRRMが対側乳房の乳癌発症リスクを低減させることは確実といえる。一方で生存率の改善効果に関しては,RRSOの影響を受けたエビデンスが多く,不確実性が残る。CRRMを提案する際はエビデンスの不確実性を考慮するとともに,価値観の多様性に配慮し,本人だけでなく家族も含めた協働意思決定が重要である。またCRRMの実施に際しては患者と医療者の協働意思決定が極めて重要であり,これらを実践できる遺伝カウンセリングを含む体制が整っている,保険診療での実施基準を満たす施設で行うべきである。
BRCA病的バリアントを有する乳癌既発症者において,対側乳癌発症リスクは乳癌の診断後20年までにBRCA1では40%,BRCA2では26%と報告されている1)。これらの対象者の対側乳房に対する医学的介入の選択肢は,サーベイランスとCRRMである。卵巣癌は早期発見が難しく,適切なサーベイランスが確立されていないこともあり,欧米の各ガイドラインではリスク低減手術の推奨度が高い。一方,乳癌についてはサーベイランスが機能するため,CRRMの実施について当事者にどのように説明し,意思決定をすることが適切であるかは難しい問題である。また2020年4月よりCRRMは一定の施設基準を満たす医療機関において保険診療として実施することが可能になったため,実臨床の場でこの問題に直面する機会が増えている。
本CQではCRRM実施と非実施の2群間で,「乳癌発症リスクの低減効果」「全生存期間(overall survival:OS)」「合併症」「費用対効果」「患者の満足度」「患者の意向」を評価した。
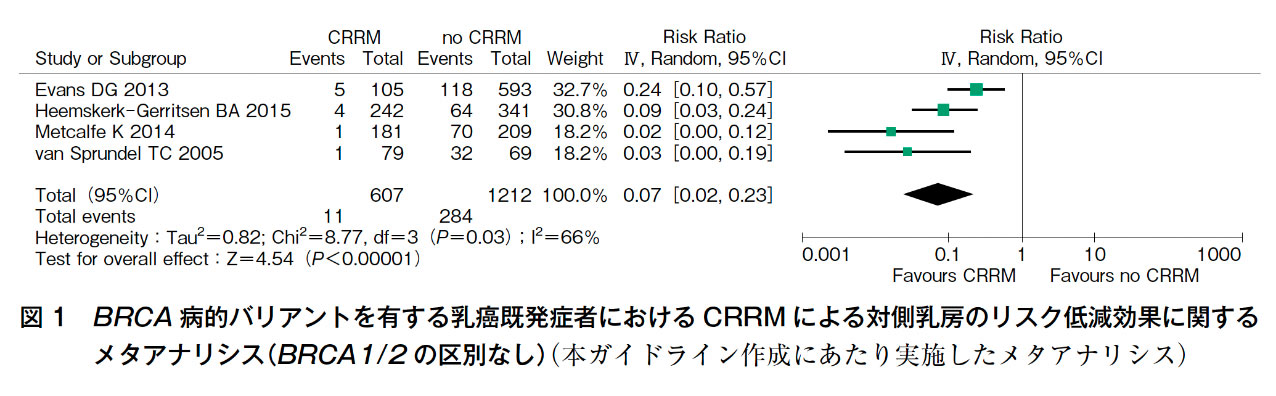
「乳癌発症リスクの低減効果」に関しては13編(ハンドサーチによる追加4編含む)の論文を採用し,そのうち4本の論文2)~5)を用いて定量的なシステマティックレビュー(メタアナリシス)を行った(図1)。その他の採用論文は「乳癌全生存期間」11 編(ハンドサーチによる追加3編含む),「合併症」7編,「費用対効果」1編,「患者の満足度」11編(ハンドサーチよる追加3編含む),「患者の意向」は1編であり,これらについては定性的システマティックレビューを行った。
メタアナリシスの結果,対側乳癌発症については,RR:0.07(95%CI:0.02—0.23,P<0.00001)の結果となり,有意な対側乳癌発症リスクの低減効果を示した(図1)。しかし,統計学的異質性は中等度であることに注意が必要である(I2=66%)。またfunnel plotの分布からは出版バイアスの可能性も否定できない結果となった。
今回のメタアナリシスではRRSOについての調整を行わずに解析を行っている。理由としてはRRSOの調整を行っている論文が1本しかないことと,本ガイドラインの乳癌CQ6においてもRRSOの乳癌発症に対する影響を検討していることを考慮したためである。以上の理由から,エビデンスの確実性は強とした。
CRRMによるOSの改善効果を報告した論文が3編2)3)5),効果なしとしたものが3編4)6)7)であった。OSはあらゆる原因の死亡もイベントとして扱われるため,卵巣癌を発症している場合には乳癌以外のイベントによりOSが規定される可能性も十分に考慮する必要がある。このような背景がある中で,ほとんどの研究でRRSOの交絡因子の調整がされていないことがOSについて検討するうえで大きな問題となる。調整をした研究では,全死亡率がCRRM+RRSO群で7%とCRRM群で12%であったが,統計学的有意性の検証は行われていない2)。以上の理由からエビデンスの確実性は弱とした。
今回採用した論文では,合併症としてCRRMが直接的に起因する術後合併症〔感染・疼痛・漿液腫(seroma)等の術後合併症,再手術率等〕やQOLに関するもの(ボディイメージ,精神面への影響)等,多岐に渡るアウトカムが含まれており,非一貫性が非常に大きい。またアウトカム毎に調査する時期やフォローアップ期間にばらつきが大きく,評価の統一も困難である。加えてCRRMの選択は患者本人によるため,選択バイアス・実行バイアスが大きく,行われている術式も乳房再建の有無等も統一されていない。さらには今回の採用論文にはBRCA病的バリアントの有無が明らかではない対象を含むものが複数あり,以上の理由からエビデンスの確実性は非常に弱とした。
該当する論文は1本のみで,CRRMとサーベイランスでコストの比較を検討している。その効果指標に増分費用対効果比(incremental cost—effectiveness ratio:ICER)〔1 質調整生存率(quality—adjusted life year:QALY)を改善するために必要となる追加費用〕が用いられており,BRCA病的バリアント保有者ではCRRMの費用対効果の改善が認められている8)。しかしながら,日本の医療制度と異なる環境下での検討であることから,この結果を日本に外挿することはできない。以上の理由からエビデンスの確実性は非常に弱とした。
採用された論文の多くはBRCA病的バリアントを有さない対象も含んでおり,サンプルサイズも小さい。評価基準がQOL,ボディイメージ,セクシャリティ等,多岐にわたる。非直接性,バイアスリスク,非一貫性はいずれも大きくCRRMが患者満足度に与える影響について結論付けることは困難である。以上の理由からエビデンスの確実性は非常に弱とした。
該当論文はBRCA1/2に病的バリアントを有する乳癌患者におけるCRRMに対する日本人の意向調査の1本のみであった9)。対象者の22.5%が今後CRRMを受けたいという希望をもっていると報告されているが,CRRMが保険収載される前の調査であることに注意が必要である。以上の理由からエビデンスの確実性は非常に弱とした。
CRRMによる乳癌発症リスクの低減効果についてはRRSOによる影響を調整した研究がほとんどないながらも,そのリスク低減効果は今回行われたメタアナリシスの結果よりほぼ確実であると考えられるため,確実性は「強」とした。一方,OSについてはRRSOの影響は大きいと判断されるため,十分なエビデンスがあるとはいえず,今回の検討では不確実性が残る。費用対効果については海外の研究のみであり,更なる検討が必要である。合併症,患者の満足度については,それぞれの評価尺度が研究毎に大きなばらつきを認めており,非一貫性が大きいために結論を出すことができない。患者の意向については日本からの研究報告であるが,CRRMが保険収載される前の調査であるために,現在の医療環境に即していない点を考慮して解釈する必要がある。
本CQの議論・投票には,深刻な経済的・アカデミックCOIのない乳癌領域医師3名,婦人科領域医師2名,遺伝領域医師3名,遺伝看護専門看護師1名,認定遺伝カウンセラー1名,患者・市民2名の12名が参加した。
本CQで取り扱うCRRMの妥当性に関する問題は,その優先性について概ね委員の中でほぼ一致する結果となった。望ましい効果は「中」8名,「大きい」3名という結果となった一方,望ましくない効果は「中」3名,「小さい」2名,「さまざま」1名,「分からない」6名と意見のばらつきが大きかった。このばらつきについては合併症,満足度,セクシャリティ等の様々な評価項目が採用されていることで非一貫性が大きいことも要因であったが,CRRMに対する立場(医療者か当事者か)によっても望ましくない効果の捉え方が異なる点も共有された。
今回採用された論文の中にランダム化比較試験はなく,また今後も実施することは実質的に不可能である。またリスク低減手術を選択する場合,RRSOは行わずCRRMのみ行うことは少ないであろうと予想され,RRSOの影響を調整したOSのデータは今後も出すことはできないであろうという意見が交わされた。
エビデンスの確実性については,「弱」2名,「中」10名であった。CRRMによる乳癌発症リスク低減効果についてはメタアナリシスを行った結果,ほぼ確実であると判断したが,一方,直接的なOSへの影響を評価できるエビデンスが不足していることが「中」を選んだ理由としてあげられた。またBRCA1とBRCA2の間で明らかにサブタイプが異なるため,それぞれを分けて考える必要があるということも重要なポイントとして指摘があった。
「重要な不確実性またはばらつきあり」4名,「重要な不確実性またはばらつきの可能性あり」8名の結果であり,価値に関する方向性を一致させることの難しさが示された。また,当事者からは乳癌発症への不安と乳房の喪失感の間で生じる葛藤についても言及され,価値観や意向に一個人の中でも一貫性をもつことの難しさが共有された。
この項目は本CQの投票の中で最も意見が分かれる結果となった。「介入も比較対照もいずれも優位ではない」1名,「おそらく介入が優位」7名,「介入が優位」1名,「さまざま」1名,「分からない」1名であった。OSに対するCRRMの直接的な効果をRRSOの影響を調整して検証できない点が重要な論点となった。望ましい効果がOSであるか,あるいは対側乳房の乳癌発症予防なのかによってもバランスの評価は大きく異なるため,見解の統一を図ることが難しいと考えられた。一方,望ましくない効果についても評価項目が多岐にわたることも見解のばらつきの一因と考えられた。
費用対効果については,そのアウトカムのばらつきが反映され,12名中11名が「さまざま」に投票した。容認性は,「おそらく,はい」7名,「さまざま」5名であった。実行可能性は,「おそらく,はい」4名,「はい」7名,「さまざま」1名であった。CRRMは保険診療の中で実施可能となったが,実施には一定の施設基準を満たすことが必須であり,このような観点からすべての委員が「はい」を選択できなかったが見解は概ね一致した。
以上より,BRCA病的バリアントを有する乳癌既発症者においてCRRMは推奨されるかについて討議し推奨草案は以下とした。
12名全員の一致で推奨草案を支持し,採用が決定した。
本ガイドライン作成にあたっては,RRSOが及ぼすOSへの影響を排除して解析することができないためにOSに関するメタアナリシスは行っていない。OSにはリスク低減手術による発症予防効果と再発した後に行われる薬物療法の効果が影響する。BRCA1とBRCA2では発症する乳癌のサブタイプの違いは顕著であり,ホルモン感受性の違いにより使用可能な薬剤が異なる。またこれらの薬剤の適応の有無により予後に大きな影響を与えることが明らかであるため,この遺伝子の違いに配慮した検討を今後必要とするという意見が重要なポイントとしてあげられた。また2020年4月よりCRRMは保険収載されたが,その実施には一定の施設基準が設けられているため,今回の実施に係る条件としてこの基準を付記した。健側乳房を予防的に切除するという特殊性から,本介入を検討する際は患者や家族の価値観を尊重し,患者と医療者間での十分な協働意思決定が必要であると考えられた。
NCCN*,ASCO*,ESMO*いずれもBRCA病的バリアントを保有しない乳癌患者に比較して乳癌発症リスクが高いことを踏まえた十分な説明をしたうえで,考慮し得る選択肢であるとして記載されている。
NCCN:National Cancer Comprehensive Network
ASCO:American Society of Clinical Oncology
ESMO:European Society for Medical Oncology
日本において2020年4月以降,BRCA1/2病的バリアント保有者においてCRRMが保険収載されたことにより,今後CRRMの実施数が増えることが予想される。現時点でのエビデンスには不足する情報は多く,特にCRRM後のOSに関しては,引き続きモニタリングが必要である。
外部評価では内容に関する大きな指摘はなかった。
BRCA,breast neoplasms,contralateral risk reducting mastectomy,cost,patient preference,patient satisfaction,complication
