Ⅱ-3 卵巣癌領域
RRSOの際の卵管の病理検索はSEE-FIMプロトコールに準じることを条件付きで推奨する。
推奨のタイプ:当該介入の条件付きの推奨
エビデンスの確実性:弱,合意率:83%(10/12名)
推奨の解説:RRSOの際の卵管・卵巣の病理検索はSEE-FIMプロトコールで行うことで,漿液性卵管上皮内癌(STIC)検出率,オカルト癌の診断率が上昇することは確実であると判断する。一方で,STIC検出の臨床的意義については不確実性が残る。一般的な病理検索に比べ標本作製や診断に時間を要することを考慮すると,SEE-FIMプロトコール実施については病理医との協力体制構築が重要である。
BRCA1/2病的バリアント保持者に対するRRSOにおいて,STICやオカルト癌が同定されるようになり,RRSO後に摘出した卵管・卵巣を病理学的に適切に評価することは正しい診断とその後の適切なフォローアップに必要である。SEE-FIM(sectioning and extensively examining the fimbriated end)プロトコールは,RRSOにおいて病理学的に適切な評価を行うために提案された方法で卵管采から2cmのところで切断後,卵管采側を長軸方向に4分割し,残りの卵管および卵巣を2~3mm間隔で切片を作製する。広く用いられている方法であるが病理標本作製の負担は増加するため病理部門の協力が欠かせない。統一された病理検索方法の確立が重要となる中で,RRSO後の病理検索としてSEE-FIMプロトコールが推奨されるかどうかを検討する。
本CQではRRSOの際に摘出された卵管に対してSEE-FIMプロトコールでの病理検索とSEE-FIMプロトコール以外での病理検索の2群間で,「STIC検出率」「オカルト癌検出率」「検索結果が術後治療に与える影響」「全生存期間(OS)」「費用対効果」を評価した。
本CQに対する文献検索の結果,PubMed108編,Cochrane3編,医中誌20編が抽出され,これにハンドサーチ60編を加えた計191編がスクリーニング対象となった。2名のシステマティックレビュー委員が独立して計2回の文献スクリーニングを行い,抽出された7編がシステマティックレビューの対象となった。
エビデンス評価シートを用い,アウトカム毎に個別のエビデンス評価を行った。
抽出された7編のうち,STIC検出率についての報告は既存メタ解析1編,症例集積研究4編で報告されていた1)~6)。
既存メタ解析では,39研究の合計6,833例を解析している。そのうち20研究では完全なSEE-FIMプロトコールを使用しており,それ以外では卵管は完全に包埋されているがSEE-FIMプロトコールによる評価ではない,もしくは不完全包埋検体における評価である,等の不完全なSEE-FIMプロトコール使用であった。全体におけるSTICの推定発生率は2.8%(95%CI:2.0-3.7)であり,またSEE-FIMプロトコールを使用した研究とそれ以外での研究におけるSTIC検出率の差は,それぞれ3.2%(95%CI:2.3-4.2),1.7%(95%CI:0.0-6.2)であった(P=0.24)1)。
SEE-FIMプロトコールを使用した群と対照群との比較を行った1編の観察研究の中で34編のメタ解析を報告しているが,SEE-FIMプロトコール実施群とSEE-FIMプロトコール非実施群でSTIC検出率に有意差はなかったとされている(P=0.0938)2)。
他の症例集積研究では,RRSOでの摘出検体に対してSEE-FIMプロトコールを使用した場合のSTIC検出率を報告しており,それぞれ6.9%(7/102)3),13.3%(14/105)4),7.14%(4/56)5),5.6%(2/36)6)であった。
STICの検出率について,SEE-FIMプロトコール実施群とSEE-FIMプロトコール非実施群におけるランダム化比較試験での比較検討は存在せず,研究数も少ないことからエビデンスの強さは中とした。
オカルト癌検出率に関しては,症例集積研究5 編で報告されているが2)~4)6)7),SEE-FIM プロトコールでの病理検索が実施された場合とSEE-FIM プロトコール以外での病理検索が行われた場合での比較がなされているものは,観察研究2編のみであった。うち1つは,RRSO24例中,オカルト癌検出率はSEE-FIMプロトコール実施群で6.7%(1/15)に対し,SEE-FIMプロトコール非実施群では0%(0/9)であった2)。
もう1つの観察研究では,2010~2012年ではSEE-FIMプロトコール非実施,2013~2014年はSEE-FIMプロトコールを実施したというhistoricalな比較であったが,オカルト癌検出率はSEE-FIMプロトコール実施群で8.3%(3/36),SEE-FIMプロトコール非実施群で18%(5/27)であった6)。ただし,本文献ではSEE-FIMプロトコール非実施群は,「明らかな転移があったためSEE-FIMプロトコールを行わなかった」経緯であると考えられるので,本CQとは背景が異なり,解釈には注意が必要である。
なお,対象が純粋なRRSO検体ではないものの,卵巣癌,腹膜癌,卵管癌と診断された130例を対象としてSEE-FIMプロトコールで評価した65例と標準切片で評価した65例を比較し卵管癌の発生率を検討した結果,卵管癌と診断される率はSEE-FIMプロトコール群で26.1%(17/65),標準切片群で1.5%(1/65)(P<0.001)であったという報告がある7)。
他の症例集積研究2編では,RRSO検体に対してSEE-FIMプロトコールを使用した場合でのオカルト癌検出率を報告しており,それぞれ4.9%(5/102)3),5.7%(6/105)4)であった。
オカルト癌検出率についても,SEE-FIMプロトコール実施群とSEE-FIMプロトコール非実施群におけるRCTでの比較検討は存在せず,研究数も少ないことからエビデンスの強さは弱とした。
SEE-FIM プロトコールでの病理検索が実施された場合とSEE-FIM プロトコール以外での病理検索が行われた場合でのOS に与える影響に関する論文はなかった。
SEE-FIM プロトコールでの病理検索が実施された場合とSEE-FIM プロトコール以外での病理検索が行われた場合での病理診断結果が治療効果に与える影響に関する論文はなかった。
採用研究はなかった。
ランダム化比較試験が存在しないため,統計学的に有意かどうかの判断はできないものの,SEE-FIM プロトコールを用いた詳細な卵管の病理学的検索を行うことで,STIC やオカルト癌の診断率が上昇することはほぼ間違いない。2023 年9 月には「卵巣腫瘍・卵管癌・腹膜癌取扱い規約臨床編第1版補訂版」9)が刊行となり,STICは卵管癌の一部に位置付けられた。また,卵巣癌と卵管癌との区別(診断基準)が明確になったことで,これまで卵巣癌と診断されていたものの多くは今後卵管癌と診断されることになる。
日本婦人科腫瘍学会の「産婦人科における遺伝性乳癌卵巣癌症候群に対する保険診療についての考え方」8)やNCCN ガイドライン10)によって,卵管だけでなく,卵巣についてもSEE-FIM プロトコールに準じて注意深い切り出しが必要であることが記載されていることから,病理部門の協力もあいまって,RRSO 検体に対するSEE-FIM プロトコールによる病理検索は日常診療で広く浸透していると考えられる。
肉眼や画像診断で見えない微視的ながんの有無を調べることにより,オカルト癌の見落としを回避し,適切な追加治療が受けられる点で患者の安心感につながり得る。STIC に関しては治療方針が確定していないが,将来的な腹膜癌のリスク指標になる可能性があり,データを蓄積することで今後STIC の治療方針確立にもつながると考える。
今後は,RRSO 検体におけるSEE-FIMプロトコールを用いた卵管の詳細な病理学的検索によるSTICやオカルト癌の検出のみならず,臨床的に子宮付属器腫瘍を有する検体においても,卵管を病理学的に確認することの重要性がさらに高まったといえよう。
「検査結果が治療効果に与える影響」や「費用対効果」の面で評価を試みたが該当論文は検出できなかった。病理診断の現場ではSEE-FIM プロトコールに要する労力やコストに関して議論になっているが,上記のような益を考慮し,病理部門の協力が得られてSEE-FIM プロトコールによる検索体制が整った施設でRRSO を行うことが推奨される。過剰診療の回避や患者の価値観の考慮なども考慮して,STIC やオカルト癌が見つかった後の追加治療に関しては専門家のサポートが必要である。
本CQ の推奨決定会議参加対象委員12 名の内訳は,乳癌領域医師2 名,婦人科領域医師2 名,遺伝領域医師2 名,遺伝看護専門看護師1 名,認定遺伝カウンセラー2 名,患者・市民3 名であった。推奨決定会議の運営にあたっては,事前に資料を供覧し,参加対象委員全員がEvidence to Decision フレームワークを記入して意見を提示したうえで,当日の議論を行った。推奨決定会議には参加対象委員全員が参加した。
本CQ が優先事項かについては12 名全員が「はい」と回答した。オカルト癌を見落とさないことは,早期治療を実施するうえで重要であり,実施数が増加傾向にあるRRSO における病理学的評価法のコンセンサスは優先度の高い事項と考えられた。
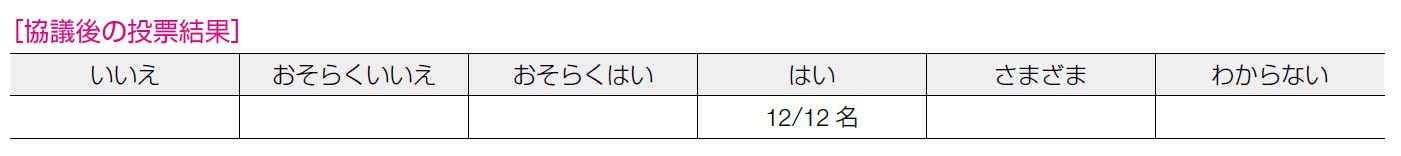
7 名が「大きい」,4 名が「中」,1 名が「小さい」と回答した。エビデンスが少ないものの,オカルト癌やSTIC 検出の確実性が高いという点で効果が大きい,という意見がある一方で,他の方法に関する比較がない点や,オカルト癌に関してはメタ解析がないので強いエビデンスとはいえない,という意見があがった。

9 名が「小さい」,2 名が「わずか」,1 名が「中」と回答した。当事者にとって自分の負担が増えるわけではないということを前提としつつ,STIC の発見率が上がることに対する患者の不安や,その後の対応が確立しておらず,過剰治療につながる可能性についても意見があがった。
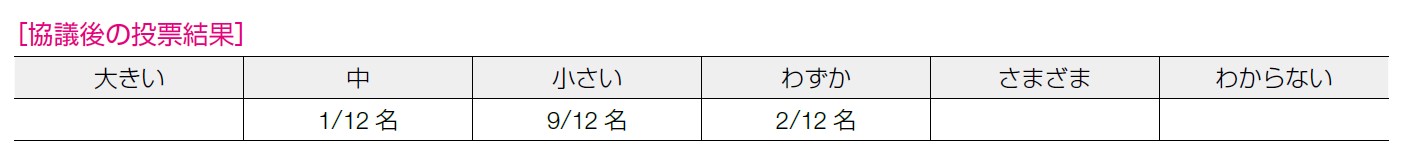
10 名が「弱」,2 名が「中」と回答した。STIC 検出率については「中」と考えられるが,オカルト癌検出率のエビデンスは弱く,OS と検査結果が治療効果に与える影響は該当論文なし,という意見があがった。
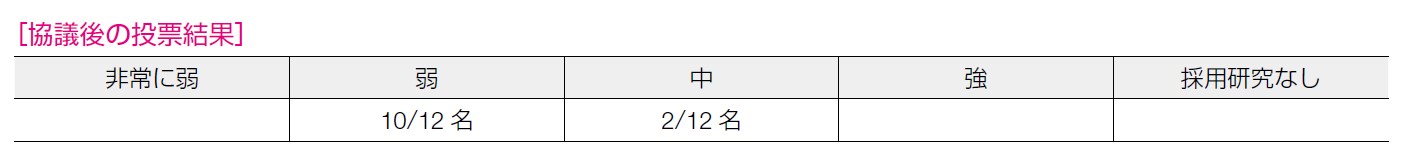
6 名が「重要な不確実性またはばらつきはなし」,5 名が「重要な不確実性またはばらつきはおそらくなし」,1 名が「重要な不確実性またはばらつきの可能性あり」と回答した。RRSO を行う施設では浸透しており,正確な診断につながるとこと自体についてのばらつきは少ないと考えられる。
6 名が「介入が優位」,6 名が「おそらく介入が優位」と回答した。RRSO は予防だけでなく,マクロでは見えてこない腫瘍の検出を目的にしている点が考慮される必要がある,2023 年の取扱い規約9)で STIC が卵管癌の一部と位置付けられており,SEE-FIM プロトコールによる病理学的検索の重要性が増している,将来的な腹膜癌のリスク評価になり得る,といった意見があがった。

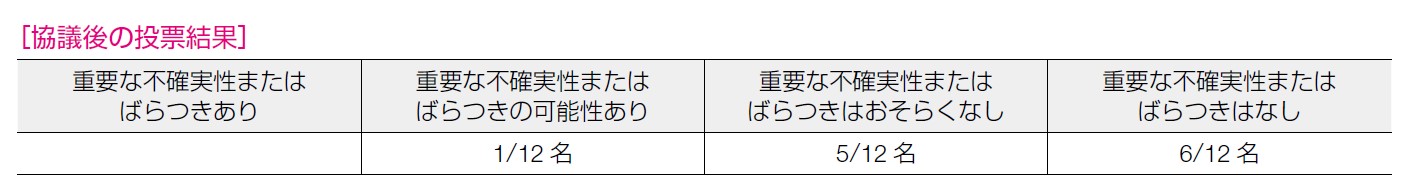
費用対効果に関する論文は抽出されず,12 名全員が「採用研究なし」と回答した。

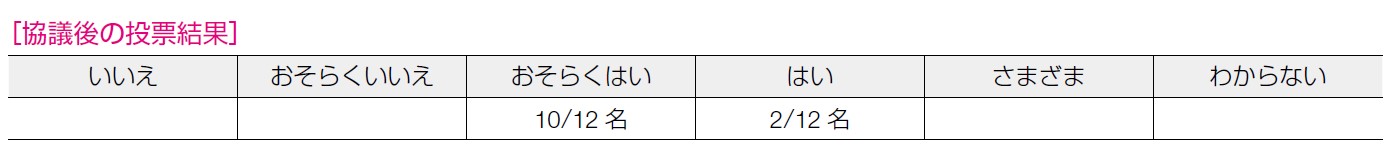
10 名が「はい」,2 名が「おそらくはい」と回答した。患者側からは検査負担等はなく容認しやすいと考えられる。
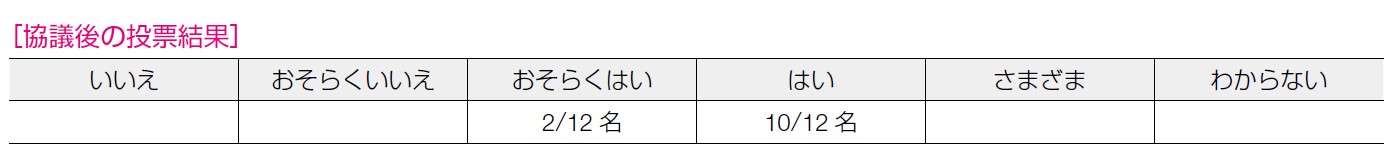
10 名が「おそらくはい」,2 名が「はい」と回答した。病理側の負担増加につながり得る点を考慮すべき,との意見があがった。
本CQ の推奨タイプは「当該介入の条件付きの推奨」が10 名,「当該介入の強い推奨」が2 名であった。「条件付き」とした理由として,標本作成・診断に時間がかかることがあるため,病理側の協力が不可欠である,SEE-FIM プロトコールが実施できる施設でRRSO を行うべきと婦人科腫瘍学会の提言で記載されているものの,本ガイドラインとして明記する必要がある,STIC の臨床的意義がまだ明らかにされていない部分がある,といった点があげられる。

日本婦人科腫瘍学会の「産婦人科における遺伝性乳癌卵巣癌症候群に対する保険診療についての考え方」8)では,「RRSO 実施の際の留意点」として,以下のように記載されている。RRSO 時にオカルト癌またはSTIC が発見されることがある。そのため卵巣と卵管を連続切片で評価する必要があり,病理医との協力体制を構築しておくこと。実際にはSEE-FIM プロトコールに従い,卵管采は長軸方向に切開を加え,残る卵巣および卵管は2~3 mm 間隔で切片を作製し評価を行うこと。
また,NCCN ガイドライン10)において,リスク低減手術後の病理評価のためには卵管はSEE-FIMプロトコールで処理すべきであり,卵巣についても,注意深い切り出しが必要であることが記載されている。
今後,STIC の臨床的意義を検証していくことが重要課題である。米国においてNCI*がスポンサーとなり,RRSO もしくはリスク低減卵管切除を受けたBRCA病的バリアント保持者におけるSTICの頻度と予後に関する前向き試験が進行中とNCCN ガイドラインに記載されている10)。
NCI:National Cancer Institute
SEE-FIM プロトコールの妥当性については,今後もモニタリングが必要である。またSEE-FIM プロトコールの必要性について,RRSO を実施する産婦人科医および摘出卵管・卵巣を病理評価する病理医との間で共有していくことが求められる。
外部評価では内容に関する大きな指摘はなかった。
BRCA,RRSO,pathology,fallopian tube,occult,SEE-FIM,STIC,cost,patient preference
https://www.jsgo.or.jp/opinion/05.html
文献検索式,エビデンス総体評価シート,システマティックレビューレポート,Evidence to Decisionフレームワークは,JOHBOC ホームページに掲載。
